
DENTYSTA RADZI
czyli dowiedz się więcej...
Protetyka
Stałe uzupełnienia protetyczne
Korony protetyczne
W przypadkach, kiedy tkanki zęba nie mogą być odbudowane za pomocą wypełnienia światłoutwardzalnego, ani wkładu koronowego, stosuje się koronę protetyczną, czyli uzupełnienie protetyczne trwale osadzone (przyklejone) na oszlifowanych wcześniej zębach żywych lub martwych. Mają one zastosowanie w przypadkach znacznego lub niedającego się odbudować za pomocą materiałów do wypełnień, zniszczenia części koronowej zęba. Często służą też do poprawy estetyki, przebudowy zwarcia, a także do lepszego utrzymania w jamie ustnej protez ruchomych.
Korony są najczęściej wykonywanymi przez dentystów uzupełnieniami stałymi. Są najbardziej rozpowszechnionym elementem mocującym mosty.Z uwagi na trwałość barwy i kształtu, doskonałą przezierność pozwalającą imitować szkliwo, a także obojętność biologiczną oraz wytrzymałość mechaniczną, za najlepszy materiał należy uznać dzisiaj porcelanę.
Przykład koron wykonanych w naszym gabinecie


Proszę najechać kursorem
na zdjęcie aby zobaczyć poprzedni stan.
Mosty dentystyczne
Most to stała (niewyjmowalna) proteza uzupełniająca brak od jednego do kilku zębów. Zbudowany jest z przęsła odtwarzającego czynność i kształt utraconych zębów oraz z elementów mocujących go na filarach, którymi są naturalne zęby otaczające lukę lub implanty. Elementami mocującymi mogą być korony lub wkłady koronowe.
Stosowanie mostów wymaga sprzyjających warunków miejscowych, a mianowicie odpowiedniej ilości i jakości dobrze rozmieszczonych (po obu stronach luki) zębów filarowych. Siły żucia przenoszone są z przęsła w całości na ozębną zębów filarowych. Czasem stosuje się jeszcze tzw. mosty jednobrzeżne, które osadzone są na jednym filarze, zawsze dowieszane tylko do przodu.
Przykład mostu wykonanego w naszym gabinecie


Proszę najechać kursorem
na zdjęcie aby zobaczyć poprzedni stan.
Wkłady koronowe
Wkładami koronowymi uzupełnia się twarde tkanki korony zęba utracone lub uszkodzone w takim stopniu, że niemożliwa jest trwała odbudowa metodami zachowawczymi, czyli wykonanie wypełnienia przez dentystę w gabinecie. Ze względu na najnowsze generacje materiałów kompozytowych i kompomerowych, zastosowanie wkładów koronowych znacznie się zawęziło. Wkłady najczęściej wykonuje się z porcelany, nowoczesnych materiałów złożonych odpowiadających jakością ceramice, rzadziej stopów złota.
Wkłady koronowo-korzeniowe
Są to konstrukcje protetyczne stosowane w przypadku znacznego lub całkowitego uszkodzenia korony zęba. Warunkiem kwalifikacji zęba do wkładu koronowo-korzeniowego jest prawidłowo przeleczony kanał korzeniowy bez patologicznych zmian przy wierzchołku, a uszkodzenie korony nie powinno znajdować się poniżej brzegu dziąsła. Wkłady koronowo-korzeniowe służą najczęściej, jako umocowanie korony protetycznej pojedynczej lub będącej elementem mostu protetycznego.
W okresie szybkiego postępu technicznego indywidualnie odlewane wkłady koronowo-korzeniowe w laboratorium częściowo zastępowane są standardowymi wkładami koronowo-korzeniowymi wykonanymi z włókna szklanego lub węglowego.
Ruchome uzupełnienia dentystyczne
Protezy Szkieletowe
Protezy szkieletowe należą do ruchomych uzupełnień protetycznych. Wykonuje się je przy brakach zębowych zbyt rozległych na uzupełnienie mostem lub gdy chcemy uniknąć szlifowania zębów. Główną ich częścią jest metalowy szkielet zaopatrzony w klamry i ciernie. Część metalowa jest na tyle cienka i zredukowana, iż prawie wcale nie przeszkadza użytkującemu. Klamry odpowiedzialne są za utrzymanie protezy na podłożu. Ze względu na niekosmetyczny wygląd klamer zastępowane są ostatnio przez mocowane na koronach zasuwy, zatrzaski i korony teleskopowe.
Ciernie to wypustki opierające się na powierzchniach żujących zębów i przenoszące w ten sposób siły żucia przez zęby i ozębną na kości szczęk. Należy podkreślić, że jest to fizjologiczny sposób obciążania kości i stanowi niewątpliwie zaletę tego rodzaju uzupełnień. Oczywiście błona śluzowa również biorze udział w przenoszeniu sił, ale w dużo mniejszym stopniu niż ma to miejsce w protezach osiadających.
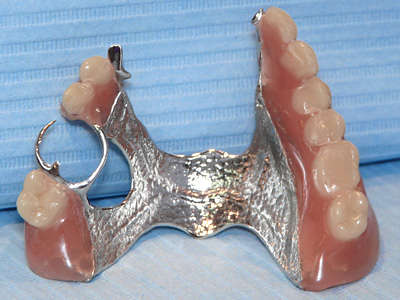
Częściowe i całkowite protezy osiadające
Protezy osiadające podobnie jak protezy szkieletowe są uzupełnieniem ruchomym. Siły żucia są tu przenoszone wyłącznie przez błonę śluzową i okostną na kości szczęk. Skutkiem tego jest przeciążenie kości, co z kolei przyspiesza ich resorpcję i powoduje osiadanie protezy. Proteza staje się "za duża", a jej przyleganie do podłoża, tym samym utrzymanie coraz gorsze. Szczególnie dużo kłopotów nastręcza całkowita proteza dolna. Niestety w przypadku bezzębia alternatywą dla niej są tylko implanty.

Jak użytkować?
W przypadku protezy całkowitej należy zdawać sobie sprawę z jej ograniczeń. Zęby przednie ustawione są w niej tak by prawidłowo wypełniać wargi i aby jak najlepiej wygladały.
Zęby boczne ustawione są tak aby dobrze gryzły. Czyli kęs pokarmowy np. skórkę chleba należy odgryzać kącikiem ust.
Po każdym posiłku proteza wyjmowana powinna być oczyszczona przy użyciu szczotki o średniej twardości włosia i mydła bądź specjalnego preparatu do protez oraz spłukiwana dokładnie pod bieżącą wodą.
Temperatura wody nie powinna przekraczać 75°. Okazuje się, że już pięciominutowe płukanie protez strumieniem bieżącej wody hamuje rozwój grzybów na 24 godziny. Do usuwania płytki protez można też stosować enzymatyczne środki czyszczące.
Poza tym, co jest bardzo ważne, po okresie adaptacji trwającej 3-4 dni, zalecana jest przerwa nocna w użytkowaniu protez. Pozwala to niejako odpocząć błonie śluzowej, ustępuje bowiem przekrwienie, następuje samooczyszczanie śluzówki, zmniejsza się osadzanie płytki protez.
Jeżeli ze względu na stan stawów skoniowo-żuchwowych pacjent śpi w protezach, to powinien codziennie robić dwugodzinną przerwę w noszeniu protez, w tym czasie protezy po umyciu powinny być zanurzone w roztworze wody utlenionej.
Proteza starannie umyta i spłukana bieżącą wodą może być przechowywana przez noc na sucho. Czasami ze wskazań lekarza można ją na czas przerwy nocnej zanurzyć w środkach antyseptycznych, jak 3% woda utleniona, 0,2% chlorheksydyna, co przeciwdziała infekcji grzybiczej. Proteza przed założeniem powinna być dokładnie wymyta i wypłukana. Przy szczególnej wrażliwości błony śluzowej jamy ustnej poleca się okresowe płukania środkami powlekającymi np.: siemienia lnianego, kwiatu malwy.
Jak czyścić protezę zdejmowalną?
Przede wszystkim należy wyrobić sobie nawyk czyszczenia uzupełnień protetycznych po każdym posiłku. Najlepiej, jeżeli proteza jest myta szczoteczką i mydłem (nie pastą do zębów). Na rynku dostępne są specjalne szczotki do protez. Nie znaczy to jednak, że zwykła szczoteczka do zębów nie nadaje się do tego celu. Podobnie jest z pastą, należy tylko zwrócić uwagę, żeby nie była to pasta z dużą zawartością substancji ściernych (zasięgnij rady swojego stomatologa).
W ciągu dnia, gdy nie ma możliwości skorzystania z tych środków, konieczne jest przynajmniej dokładne przepłukanie protezy pod strumieniem bieżącej wody. Świeże uczucie w jamie ustnej jest na pewno warte poświęcenia kilku minut na higienę protezy w toalecie restauracji, czy biura.
Według autorów niemieckich wskazane jest przeprowadzanie raz na kilka dni dezynfekcji ruchomych uzupełnień protetycznych. W tym celu należy umieścić protezy w naczyniu z roztworem antyseptyku, np. 0,2% chlorheksydyną, 3% wodą utlenioną i pozostawić je na 10 min. Uwaga - chlorheksydyna może przebarwiać protezy.
Osoby użytkujące protezy nie są oczywiście zwolnione z higieny jamy ustnej. Dotyczy to w szczególności użytkowników protez całkowitych, którzy pozbawieni naturalnych zębów, zapominają o płukaniu jamy ustnej i masażu dziąseł.
Ruchome uzupełnienia protetyczne powinny być wyjmowane na noc. W niektórych przypadkach, zaleca się całodobowe używanie protez. Zawsze wtedy decyduje o tym stomatolog. Według części polskich specjalistów, po oczyszczeniu protezy powinny być przechowywane na sucho. W Niemczech dominuje pogląd, że korzystniejsze jest pozostawienie ich w naczyniu z wodą. Osobiście zalecam dodać do niej nieco 3% wody utlenionej.
Jak długo służą?
Nawet, jeśli nosisz protezy całkowite, ważne jest regularnie 1-2 razy do roku odwiedzić dentystę (profilaktyka onkologiczna). Z wiekiem w jamie ustnej zachodzą zmiany, kość pod śluzówką kurczy się i zanika. Proteza z biegiem czasu może wymagać podścielenia lub ponownego wykonania.
Przy noszeniu protez ważne są okresowe kontrole u lekarza stomatologa, aby wyeliminować czynniki sprzyjające powstaniu stomatopatii protetycznych. Nie jest wskazane także wieloletnie użytkowanie tych samych protez. Uważa się, że po trzech do pięciu latach powinny być wymieniane.
Klej do stomatologicznych protez osiadających.
Właściwie zrobiona proteza powinna być dobrze dopasowana i dzięki odpowiedniemu kształtowi utrzymywać się pewnie na miejscu. Jednak w tzw. trudnych przypadkach anatomicznych np. zanik wyrostka zębodołowego, klej bardzo ułatwia posługiwanie się protezami. W Polsce podobnych badań nie robiono, ale np. w USA ilość rocznie zużywanego kleju mierzona jest w tonach. Klej powinien spełniać dwa kryteria:
- nie być szkodliwy dla użytkownika
- nie wpływać negatywnie na protezy
Wszystkie kleje zawierają - jeden, lub więcej,- składników, który pęcznieje, staje się kleisty kiedy absorbuje wodę (ślinę). Może to być skrobia lub naturalna guma (karaya). Klej w obecności śliny pęcznieje o 50-150% wypełniając wolne przestrzenie pomiędzy śluzówką a protezą. Klej występuje pod postacią proszku lub żelu, klejem pokrywa się dośluzówkową (wewnętrzną) część protezy, zabieg wystarcza na kilka do kilkunastu godzin.
W aptekach dostępne są takie kleje, np.: Protefix, Corega i inne. Warto też spytać swojego lekarza o paski adhezyjne do protez osiadających np.: Secura.
Leczenie kanałowe, czyli endodoncja
Dlaczego niektóre zęby dentysta musi leczyć kanałowo?
Niewyleczona próchnica zębów pogłębia ubytek, po dłuższym czasie bakterie z ubytku przedostają się do miazgi zęba. Miazga zęba to żywa tkanka łączna wypełniająca wnętrze zęba, czyli komorę i kanały korzeniowe. Jest ona bogato unerwiona i ukrwiona. Miazga odżywia oraz unerwia twarde tkanki zęba. Naczynia krwionośne wnikają do zęba przez mały otworek na szczycie korzenia, zwany otworem fizjologicznym. Jeżeli miazga ulegnie zakażeniu rozpoczyna się w niej proces zapalny, który bardzo szybko staje się nieodwracalny. Ostre zapalenie miazgi może przejść w przewlekłe lub w martwicę miazgi. Co może w dalszej konsekwencji doprowadzić do zgorzeli, a nawet ropnia.
W każdej z tych sytuacji jedynym sposobem, aby zachować ząb jest leczenie kanałowe. Leczenie to polega na usunięciu zakażonej lub martwej miazgi poprzez mechaniczne poszerzenie i oczyszczenie kanałów korzeniowych odpowiednimi narzędziami endodontycznymi, wypłukaniu kanałów poprzez zastosowanie chemicznych środków bakteriobójczych. Środki te pomagają też usunąć resztki tkanek miękkich, rozpuszczając je, aby nie przebarwiły zęba. Ostatecznie konieczne jest szczelne wypełnienie kanałów odpowiednimi materiałami, najczęściej gutaperką z uszczelniaczem.
Wokół leczenia kanałowego narosło wiele mitów, które często budzą w pacjentach obawy. Przesądy te pochodzą z XX wieku, kiedy możliwości techniczne i materiałowe były dużo mniejsze (zwłaszcza za żelazną kurtyną).
Mit 1.: Leczenie kanałowe bardzo boli. - Nieprawda.
Leczenie kanałowe wykonuje się w znieczuleniu, i prawie zawsze jest całkowicie bezbolesne. W kilku procentach przypadków, po ustąpieniu znieczulenia pojawić się mogą nieznaczne dolegliwości bólowe, zwykle dobrze reagujące na standardową tabletkę przeciw zapalną. (np. Ibuprofen). Bardzo rzadko w czasie samego leczenia kanałowego pacjent coś poczuje, konieczne jest wtedy zwiększenie dawki środka znieczulającego.
W XX w. gdy stosowano zatruwanie zęba był to proces bolesny, zwłaszcza wykonany bez znieczulenia.
Mit 2.: Leczenie kanałowe wymaga wielu wizyt. - Nieprawda.
Obecnie dążymy do tego, aby leczenie kanałowe zakończyć na pierwszej wizycie. Jeżeli to niemożliwe leczenie kończy się na drugiej wizycie. Takie postępowanie jest najlepsze gdyż minimalizuje ryzyko powtórnego zakażenia kanałów bakteriami pochodzącymi ze śliny. Aktualnie mamy możliwość całkowitego wydezynfekowania kanałów na pierwszej wizycie odpowiednimi płukankami, ultradźwiękami i innymi metodami.
W XX w. faktycznie zalecano zakładanie różnych preparatów dezynfekcyjnych do komory zęba i ich wymianę co tydzień.
Mit 3.: Leczenie kanałowe przebarwia ząb. - Nieprawda.
Jeżeli ząb nie uległ przebarwieniu przed leczeniem, to w wyniku leczenia nie zmieni koloru. Dzisiaj stosowane środki do płukania kanałów mają za zadanie wypłukać wszelkie resztki tkanek miękkich z kanałów i komory zęba. Mają one przy okazji słabe działanie wybielające.
W XX w. gdy nie stosowano tak dużej ilości środków płuczących pozostawione resztki krwi po rozkładzie mogły powodować sinienie zęba. W latach 70-tych stosowano też pasty do wypełniania kanałów przebarwiające ząb.
Mit 4.: Ząb po leczeniu kanałowym jest słaby i nie posłuży zbyt długo. - Nieprawda.
Prawidłowo zabezpieczony po leczeniu endodontycznym ząb, ze szczelną odbudową, przy prawidłowej higienie może służyć wiele, wiele lat.
Faktem jest, że w zębie po leczeniu kanałowym, przy słabej higienie, może się rozwinąć próchnica wtórna, która nie będzie dawać dolegliwości bólowych.
Wykonanie korony protetycznej na takim zębie zminimalizuje to ryzyko. Ponadto korona protetyczna zapobiega odłamaniu ściany zęba, dlatego dentyści często zalecają jej wykonanie po leczeniu kanałowym zęba.
Leczenie kanałowe zębów
Leczenie kanałowe zębów (synonim: leczenie endodontyczne; dawniej: leczenie przewodowe) polega na dokładnym oczyszczeniu systemu kanałów korzeniowych z zakażonej bądź obumarłej miazgi.
Miazga to tkanka wewnętrzna zębów nazywana potocznie nerwem. Gdy zostanie zakażona (zwykle przez ubytek próchniczy) może dojść do ostrego zapalenia miazgi, co objawia się trudnym do zniesienia, uporczywym bólem zmuszającym do wizyty w gabinecie stomatologicznym, nawet osobę, która "boi się dentysty". Pacjenci są często tak zmęczeni cierpieniem, że zdesperowani żądają unicestwienia winowajcy poprzez jego usunięcie.
Tymczasem leczenie kanałowe przeprowadzone w znieczuleniu miejscowym likwiduje problem definitywnie i w znacznie bardziej komfortowy sposób. Po leczeniu pacjenci są bardzo zadowoleni, że ząb nie został usunięty i nie chcą nawet myśleć o tym, czego życzyli sobie przychodząc do stomatologa.
Często spotykanym problemem są choroby tkanek okołowierzchołkowych zębów. Jest to stan, w którym dochodzi do ostrej lub przewlekłej infekcji ozębnej potencjalnie niebezpiecznej dla zdrowia, a nawet życia chorego. Dzięki rozwojowi i dostępności stomatologii, a także antybiotykoterapii, znane z literatury XIX w. pojęcie "umarł na fluksję" ma na szczęście wymiar historyczny.
Dzięki rozwojowi techniki opracowano bardzo skuteczne nowoczesne procedury leczenia kanałowego pozwalające zachować wiele zębów dotychczas kwalifikowanych do ekstrakcji. Jest to możliwe dzięki specjalnie do tego celu stworzonym i ciągle udoskonalanym narzędziom kanałowym.
Skuteczność leczenia kanałowego jest wysoka. To procedura sprawdzona i bezpieczna (pod warunkiem przestrzegania odpowiedniej dokładności procedur). To również postępowanie tańsze i mniej inwazyjne niż usunięcie uszkodzonego zęba i zastąpienie go mostem protetycznym, bądź wykonanie implantu.
Prawdą jest również fakt, że jest to procedura czasochłonna (leczenie endodontyczne zęba trzonowego trwa przeciętnie 80-120 minut), wymagająca ponadprzeciętnych umiejętności operatora oraz bardzo wielu drogich narzędzi. Rozważając argumenty za i przeciw w większości przypadków leczenie kanałowe to dobra inwestycja w swoje zdrowie.
Stomatologia zachowawcza
Stomatologia zachowawcza zajmuje się leczeniem oraz zapobieganiem najpowszechniejszej chorobie jamy ustnej – próchnicy zębów. Próchnica jest problemem ludzi w prawie każdym wieku, choć są takie etapy życia w których rozwija się bardzo szybko. Brak leczenia próchnicy może prowadzić do chorób miazgi, zapalenia kości, a nawet utraty zęba. Przyczyną powstawania próchnicy jest: niewystarczająca higieny jamy ustnej, działalność szkodliwych bakterii oraz niewłaściwa dieta.
Spośród pierwszych objawów próchnicy można wymienić: nadwrażliwość zębów oraz przebarwienia na szkliwie. Nie wolno ignorować objawów i odwlekać wizyty u stomatologa. Odpowiednio wcześniej podjęte leczenie, może okazać się niemal bezbolesne.Współczesna stomatologia zachowawcza początkowe fazy próchnicy leczy za pomocą fluoryzacji, czyli remineralizacji. W naszym gabinecie stosujemy wypełnienia z kompozytów światłoutwardzalnych. Dzięki szerokiej palecie odcieni, wypełnienia światłoutwardzalne nie odróżniają się od naturalnego koloru zębów. Dzieciom proponujemy, wypełnienia kolorowe wydzielające fluor.
W XX w. do wypełniania ubytków stosowano amalgamat srebra, wypełnienie to nadal jest zalecane przez Narodowy Fundusz Zdrowia. Bardzo ważnym elementem w profilaktyce próchnicy jest dbałość o prawidłową higienę jamy ustnej. Należy mieć na uwadze, że mycie zębów i używanie nici dentystycznej i płukanek jest konieczne do długotrwałego utrzymania efektów leczenia.
Stomatologia zachowawcza zajmuje się również leczeniem kanałowym, które bywa konieczne, gdy ząb nie został odpowiednio wcześniej wyleczony.
Co robić po usunięciu zęba?...
Należy:
- trzymać tampon, który założył dentysta, zagryziony przez 30 minut, a potem go wyrzucić,
- jeść ostrożnie letnie lub zimne pokarmy, najlepiej drugą stroną ust.
Można:
- zażyć tabletkę przeciwbólową np. ibuprofen, paracetamol zanim znieczulenie przestanie działać,
- przyłożyć zimny okład na policzek,
- ograniczyć wysiłek fizyczny,
- gdyby pojawiło się krwawienie: przyłożyć zimny okład na kark, ponownie zagryźć jałowy kompres złożony w kostkę.
NIE WOLNO:
- zażywać środków zawierających kwas acetylosalicylowy (np. Aspiryny, Polopiryny),
- niczym płukać przez 2 dni (nawet szałwią, ani rumiankiem) - po myciu zębów płukać bardzo ostrożnie (lub tylko wypluć pianę), aby nie wypłukać skrzepu z zębodołu (to mogłoby utrudnić gojenie),
- jeść ani pić gorących rzeczy, a przez 2 godziny po zabiegu najlepiej nic nie jeść,
- palić tytoniu przez co najmniej 24h, powinno się zrezygnować też z alkoholu,
- nagrzewać policzka po stronie usuwanego zęba (np. w czasie snu).
Uwaga:
Jeżeli pojawi się gorączka, przedłuża się krwawienie, lub w 2-3 dni po zabiegu nasilą się dolegliwości bólowe, należy wrócić do stomatologa.
Po dwóch miesiącach od usunięcia można zwykle wykonać uzupełnienie protetyczne w postaci mostu lub protezy. Warto się wtedy umówić na wizytę do dentysty, aby lekarz ocenił czy kość w miejscu usuwanego zęba jest już wystarczająco zagojona, aby wstawić ząb.
Bezbolesne usuwanie zębów w gabinecie "Nowy Świat"

Profilaktyka
Skaling, czyli ultradźwiękowe usuwanie kamienia nazębnego
Kamień nazębny powstaje w następstwie mineralizacji płytki nazębnej. Płytka nazębna nie jest regularnie usuwana dojchodzi do powstania twardych złogów nazębnych, które mogą prowadzić do zapalenia przyzębia, i w konsekwencji paradontozy a nawet do utraty zębów. Szybkość tworzenia się kamienia nazębnego jest dla każdego pacjenta inna, ponieważ głównie zależy od składu śliny. Wyższe pH śliny sprzyja szybszemu odkładaniu kamienia nazębnego. Bardzo ważne jest aby oprócz codziennego dbania o nasze zęby zadbać o regularne usuwanie złogów nazębnych w gabinecie stomatologicznym.
Na czym polega usuwanie kamienia?
Skaling jest zabiegiem polegającym na ultradźwiękowym usuwaniu kamienia nazębnego. Zabieg ten powinien być wykonywany co najmniej raz na rok, u pacjentów z większą skłonnością do odkładania kamienia co pół roku. Lekarz dentysta indywidualnie dla każdego pacjenta dobiera częstotliwość takiego zabiegu.
Piaskowanie
Zabieg piaskowania polega na usunięciu osadów i większości przebarwień z zębów za pomocą specjalnego piasku stomatologicznego pod dużym ciśnieniem. Zabieg piaskowania najczęściej wykonuje się jako uzupełnienie zabiegu skalingu, ale może również stanowić odrębny zabieg u osób, u których występuje tylko osad. Zabieg piaskowania jest zabiegiem profilaktycznym, całkowicie bezbolesnym, który pozwala na usuniecie osadu również z miejsc trudnodostępnych, takich jak przestrzenie międzyzębowe. W naszym gabinecie do tego zabiegu używamy piaskarkę japońskiej firmy NSK. Zabieg ten może być wykonywany raz na rok.
Lakowanie
Zabieg lakowania zębów można wykonać w uzębieniu stałym jak i w mlecznym. Lakowaniu poddawane mogą być zęby trzonowe i przedtrzonowe. Jedyny warunek jaki musi być spełniony to taki, że zęby te muszą być zdrowe, nienaruszone przez próchnicę. Lakowanie więc najczęściej wykonujemy u dzieci, u których dopiero co wyrznęły szóstki (w wieku około 6 lat). Można też lakować trzonowce mleczne u trzylatków oraz przedtrzonowce i siódemki u nastolatków. Zabieg lakowania jest zabiegiem nieinwazyjnym, polegającym na uszczelnieniu bruzd na powierzchniach żujących lakiem światłoutwardzalnym. Lak szczelinowy dokładnie wypełnia wszelkie zagłębienia na powierzchni żującej zębów uniemożliwiając zaleganie jedzenia, płytki bakteryjnej a w konsekwencji rozwoju próchnicy. Jest to zabieg profilaktyczny chroniący ząb przed próchnicą, warto więc kontrolować wyżynanie się zębów stałych u swoich dzieci (wiek około 6 lat) i zadbać o zabezpieczenie ich przed próchnicą lakiem szczelinowym. Nie jest to zabieg czasochłonny, ani nieprzyjemny a mali pacjenci znoszą go bardzo dobrze.
Lakierowanie zębów – fluoryzacja
Zabieg lakierowania jest również zabiegiem profilaktycznym, zupełnie bezbolesnym polegającym na wcieraniu fluoru o dużym stężeniu we wszystkie powierzchnie zębów. Podczas tego zabiegu nakładany jest fluor o wyższym stężeniu niż w pastach dostępnych w sklepie, czy aptece, dlatego jego aplikacja musi odbywać się pod kontrolą lekarza dentysty. Przewaga lakierowania w gabinecie stomatologicznym nad fluoryzacją domową polega na tym, że jeszcze przez długi czas po nałożeniu fluorku wnika on w szkliwo wzmacniając je. Fluoryzację zębów mlecznych u dzieci przeprowadza się raz na 3 miesiące, natomiast u dorosłych raz na 6 miesięcy.
Higiena jamy ustnej
Zęby należy myć po każdym posiłku, a nie tylko przed wizytą u dentysty. :-) Absolutnym minimum jest mycie 2 razy dziennie (po śniadaniu i po kolacji). Najważniejsze jest mycie przed snem (po ostatnim posiłku). Nie wolno o nim nigdy zapomnieć. W czasie snu aktywność bakterii na nie umytych zębach jest znacznie większa. Raz dziennie po szczotkowaniu należy zęby wynitkować, czyli wyczyścić nitką stomatologiczną (z fluorem) wszystkie przestrzenie między zębowe wykonując ruchy góra-dół. Nie należy wykonywać ruchów poziomych, czyli piłujących. Po nitkowaniu można przepłukać usta płynem do płukania jamy ustnej (niezawierającym chlorheksydyny). Po płynie nie należy płukać wodą.
Technika szczotkowania:




- Należy wykonywać ruchy okrężne lub wymiatające. (1,2)
- Zaczynamy od zewnętrznej powierzchni zębów tylnych po prawej stronie, wykonujemy przynajmniej 10 ruchów i przesuwamy szczoteczkę o jeden ząb do przodu i wykonujemy kolejne 10 ruchów.
- Powtarzamy cykl aż do ostatniego zęba po stronie lewej.
- Tak samo czyścimy zewnętrzne powierzchnie dolnych zębów.
- W podobny sposób czyścimy wewnętrzną powierzchnię zębów bocznych. (3)
- Zęby przednie od wewnątrz szczotkujemy ustawiając szczoteczkę pionowo. (4)
- W analogiczny sposób zęby dolne.
- Czubkiem szczoteczki czyścimy ruchem wymiatającym tylne powierzchnie ostatnich zębów u góry i na dole.
- Czyścimy powierzchnię żującą każdego zęba. (5)
Jeżeli po tak przeprowadzony szczotkowaniu krwawi dziąsło, świadczy to o tym, że rozwija się stan zapalny dziąsła. W takim wypadku należy zmienić szczoteczkę na miękką i szczotkować nią zęby 3 razy dziennie – po kilku dniach krwawienie ustąpi. Zdrowe dziąsła nie krwawią, a przyczyną krwawienia dziąseł są bakterie bytujące na powierzchni zębów.
Jeśli używamy szczotki elektrycznej, musimy pamiętać, że czyści ona na raz tylko 1 ząb na jednej powierzchni. A każdy ząb musi być wyczyszczony z każdej strony, czyli do każdego zęba z każdej strony trzeba przyłożyć szczoteczkę elektryczną i poczekać kilka sekund. Zwolennicy szczoteczek elektrycznych twierdzą, że ludzie stosujący te urządzenia więcej czasu poświęcają na szczotkowanie, jeśli tak jest naprawdę – warto je stosować.
Jak myć dziecku zęby?
Zapraszam do obejrzenia filmu, który wyczerpująco odpowiada na to pytanie.
Warto wiedzieć
Gdy pojawią się w buzi pierwsze ząbki, zacznijcie używać szczoteczki. Wtedy dziecko szybko wyrobi w sobie nawyk mycia zębów. Stosuj ilość pasty dla maluchów wielkości ziarnka grochu. Dostępne są pasty z fluorem, którymi możesz myć pierwsze mleczaki – dziecko może ją bezpiecznie połykać. Są one kolorowe i mają owocowe smaki, co zachęca maluchy do mycia. Myjcie zęby po każdym posiłku. A koniecznie po kolacji, przed pójściem spać. – Nie można dopuścić do tego, żeby dziecko chodziło spać z nieumytymi zębami. W nocy dawaj dziecku do picia wodę lub herbatki bez cukru.
Jeżeli dziecko myje zęby samo, to trzeba po nim poprawić!
U starszych dzieci 6-8 letnich można ograniczyć się do sprawdzenia (najlepiej z szczotką w ręku), czy dziecko umyło również zęby z tyłu – zwłaszcza szóstki.
Dziecko u dentysty
Jak przygotować dziecko do wizyty u dentysty?
Najlepiej zaplanować pierwszą wizytę wtedy, kiedy nic złego się nie dzieje - nie widać próchnicy, a zęby nie bolą. Pójść z dzieckiem na przegląd. Dziecko będzie miało czas na oswojenie się ze stomatologiem i nie zareaguje histerią na widok dentysty.
Przede wszystkim nie wolno przenosić swoich negatywnych emocji na psychikę dziecka. Nie mów w obecności malucha, że boisz się dentysty, że np. ostatnio bardzo cię bolało. Nie wolno absolutnie dziecka straszyć. Stwierdzenia w rodzaju: „Jeśli nie umyjesz zębów, to popsują ci się i pójdziemy do dentysty”, wyzwolą u malca lęk przed lekarzem. Nim wybierzecie się do stomatologa, wytłumacz dziecku, dokąd idziecie i po co. Jeśli maluch boi się lekarza, używaj określenia „pan” („pani”).
Opowiedz, jak będzie wyglądała wizyta. Że trzeba będzie usiąść na specjalnym fotelu, że pan zaświeci „słoneczko” (lampę), by dobrze obejrzeć ząbki. Jeśli dziecko jest małe, możesz opowiedzieć, że są takie narzędzia, które nazywają się „pszczółka Maja” i „Gucio”. Jest też odkurzacz który wysysa ślinkę.
Słowa, których nie wolno używać:
zastrzyk, szczepionka, wiertło, wiertarka, igła, strzykawka, wyrwać, kleszcze.
Nawet jeśli dentysta będzie musiał użyć tych wszystkich narzędzi, to zrobi to szybko i sprawnie bez wcześniejszego straszenia dziecka. Jednocześnie nie możemy dziecka oszukiwać. Jeżeli dziecko jest umówione na planowy zabieg leczenia próchnicy to nie można mu wmawiać „Pan doktor tylko obejrzy ząbki.”
Kiedy jest najlepszy czas na pierwszą wizytę dziecka u stomatologa?
Najlepszy moment na pierwszą wizytę u dentysty jest między 1. a 2. rokiem życia, jeśli wcześniej nic nas nie zaniepokoiło. Na kontrolę należy chodzić co pół roku, lub częściej jeżeli są ku temu wskazania. Bezwzględnie trzeba odwiedzić dentystę, gdy dziecko ma wszystkie zęby mleczne, czyli skończyło 3 lata. Lekarz oceni, czy wszystkie zęby rozwinęły się prawidłowo, czy dziecko ma dobry zgryz (ma to wpływ m.in. na prawidłowe wyżynanie się zębów stałych) oraz czy nie wystąpiły początki choroby próchnicowej. Nie zwlekajmy z wizytą, gdy na zębie pojawiła się jakakolwiek zmiana – plamka czy ciemne przebarwienie lub dziurka. To znak, że kwasy powstałe pod wpływem znajdujących się w buzi bakterii zniszczyły szkliwo, dostały się do wnętrza ząbka. Jeśli ząb nie zostanie zabezpieczony, próchnica dojdzie głęboko do miazgi. Zęby mleczne wymagają leczenia i nie wolno tego bagatelizować. Mają inną budowę niż stałe, dlatego próchnica rozwija się w nich bardzo szybko.
Najgorsze, co możemy zrobić:
iść na pierwszą wizytę z bolącym zębem, po nieprzespanej nocy.
Jak wygląda wizyta małego pacjenta u dentysty?
Podczas pierwszej wizyty lekarz stara się oswoić dziecko z gabinetem i zaskarbić zaufanie malucha. Pokazuje różne instrumenty, opowiada, do czego służą. Zachęca do otworzenia buzi i szybko ogląda zęby. Kilkulatkowi można dać do zabawy lusterko stomatologiczne, żeby w tym czasie oglądał ząbki lalki. Dobrym sposobem jest też zabawka, którą dziecko ściska w rękach. Jeśli lekarz dentysta znajdzie w zębie ubytek, który może „czekać” do następnego spotkania, umawia się z dzieckiem na kolejną wizytę. Dokładnie tłumaczy maluchowi, co będzie robił. Aby dziecko miało zaufanie do dentysty i do mamy, nie może być poddawane żadnym zabiegom bez uprzedzenia. Po skończonej wizycie stomatolog wręcza małemu pacjentowi medal za odwagę, lub jakiś upominek.
Ciekawe linki
http://www.doctorspiller.com/
Dentysta doktor Spiller, wyjaśnia wyczerpująco wiele zagadnień stomatologicznych i protetycznych.
Reksio dentysta
Opracowanie: lek. stom. Wojciech Palewicz






